初期には大した自覚症状もなく、気付いたときには既に手遅れ。結果、5年生存率が1割弱と突出して低いのが「すい臓がん」だ。そんな“絶望の病”に一筋の光明が差し込んだ。東京女子医大教授の本田五郎氏が説く、すい臓がんを克服する「超早期発見法」とは。
***
食べすぎや飲みすぎで調子が悪くなる胃や大腸と異なり、日々の生活の中で「膵臓(すいぞう)」を意識しながら生きているという人はほとんどいないでしょう。働きはおろか、どこにあるのかもよく分からない。膵臓は、ある意味“地味”な臓器ですが、そんな膵臓にがんが見つかったと言われれば「絶望的」とか「怖い」と感じる人が多いのではないでしょうか。
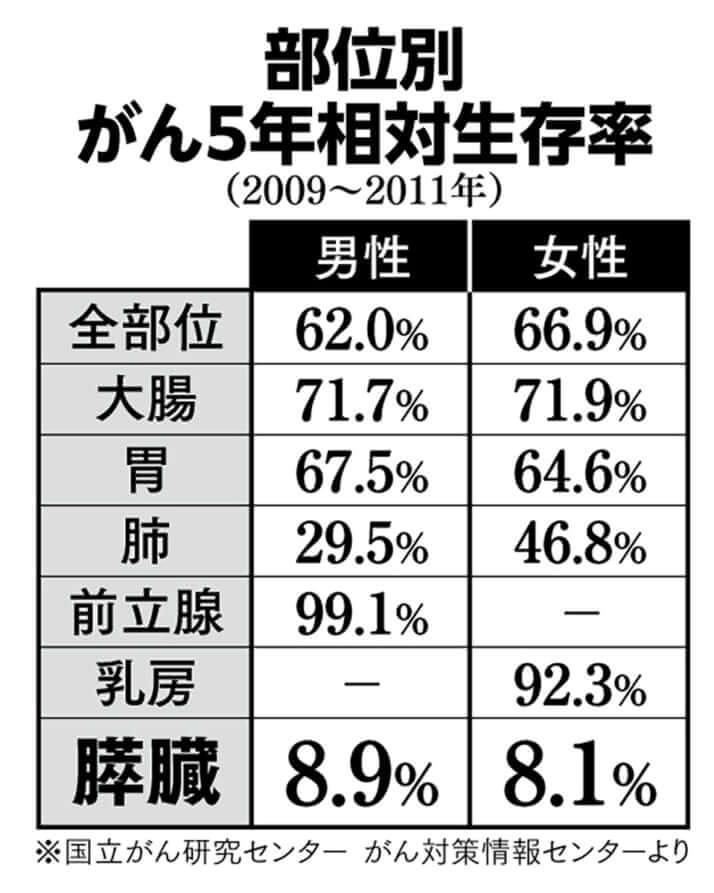
このイメージは決して間違ったものではありません。膵臓がんの5年生存率は、たった8.5%。乳がんや前立腺がんの5年生存率が90%を超え、罹患者の多い胃がんや大腸がんも60~70%台であることを考えると、膵臓がんがいかに怖い病気かが分かると思います。
5年生存率90%を目指すことができる?
膵臓がんの5年生存率がここまで低い理由は、大部分が手術のできないステージ3や4の段階で見つかっていることにあります。ステージ1や2で膵臓がんが見つかる人も全体の2~3割いますが、ステージ1でも5年生存率は60~70%。膵臓がん全体と比べるとだいぶましですが、胃がんや大腸がんのステージ1と比べるとかなり悪い。ステージ2になると5年生存率はさらに下がって15~30%程度。胃がんや大腸がんのステージ4と変わらない数字になってしまいます。
しかし、そんな膵臓がんにも希望はある。それがこれからご紹介する「超早期発見法」です。ステージ1よりさらに前の「ステージ0」で膵臓がんを発見できた場合、5年生存率90%という驚異的な成績を目指すことができるのです。
検査の難しさ
〈5年生存率が10倍以上に跳ね上がるという超早期発見法。東京女子医大教授の本田五郎氏は、これまで150例以上も「ステージ0」の膵臓がんを切除してきた、斯界のトップランナーである。
膵臓がん治療に希望をもたらす「ステージ0」とは一体いかなる状態をいうのか。それを知る前に、まず「膵臓がん」の何が恐ろしいのかを理解する必要があるという。〉
膵臓がんの多くがステージ3や4になってから見つかる理由の一つは、検査の難しさにあります。膵臓は大腸や胃など他の消化器官に比べて非常に検査がしにくい臓器なのです。
膵臓は胃や腸など中が空洞の「管腔臓器」と異なり、細胞がみっしりと詰まった「実質臓器」と呼ばれます。中が空洞の胃や腸は内視鏡などで比較的容易に検査を行うことができるのですが、実質臓器はそういうわけにはいきません。また、膵臓は胃や腸の後ろにあるため、健康診断などで受ける腹部超音波検査(エコー)も完全ではありません。
二つの働き
では、膵臓に詰まった細胞は何をしているのか。その働きは大きく分けて二つです。一つはインスリンなどのホルモンを生産・分泌して血糖をコントロールする「内分泌機能」。もう一つは消化酵素を含む膵液を生産・分泌して食べ物の消化を促す「外分泌機能」です。
膵臓内で作られた膵液は、実は全消化液の中でも飛びぬけて強力な、いわばスーパー消化液。膵液は膵臓中に張り巡らされた「膵管」という管を通って胃と腸の間にある十二指腸に分泌され、胃で粥状(じゅくじょう)にされた食べ物をさらに細かく分解します。例えば私たちが肉の塊を丸のみしてしまった場合、その肉は胃液でもある程度溶かされますが、十二指腸で膵液と混ざることによってほとんど形がなくなるまできれいに分解されるのです。
遺伝子のミスコピーで“出来損ない”の細胞が
ただ、注意すべきは人間の体や臓器も“肉”でできているということ。困ったことに、この膵液が膵管のほころびなどから漏れ出した場合、膵臓自身が食べ物と同じように分解されてしまい、自己消化を起こします。このように、漏れ出した膵液が膵臓の細胞を溶かして炎症を引き起こすのがいわゆる「膵炎」です。さらに、事故などで膵臓が断裂し、膵液が膵臓の外に一気に漏れ出すとどうなるか。膵液によって太い血管が溶かされ穴でも開けば、大出血を引き起こし死に至ることもあります。膵臓の検査や治療では、この膵液漏れを起こさないよう細心の注意を払う必要があるのです。
〈膵臓がんが厄介な理由は検査の難しさだけではない。膵臓がんはたとえステージ1や2で手術ができたとしても、後になって再発するケースが少なくないのだという。〉
人間の体は同じ遺伝子を持った、形や働きの異なる無数の細胞でできており、これらの細胞は一定の周期で“定年”を迎え、後輩の細胞と入れ替わります。この「新陳代謝」は細胞分裂、つまり同じ細胞の正確なコピーで繰り返されますが、細胞分裂の過程で遺伝子のミスコピーが起こり、出来損ないの細胞が生まれることがあるのです。
“出来損ない”などというと、何かが足りないひ弱な細胞を想像されるかもしれませんが、そうとは限りません。中には正常な細胞より強い生命力を持って勝手な振る舞いをする“悪童タイプ”が存在するのです。この悪童タイプの出来損ないが異常に増殖し、集団を形成したものが腫瘍です。
ちょい悪の不良から本物の不良へ
腫瘍細胞が生まれる原因である遺伝子のミスコピーは、細胞分裂の頻度が高いほど起こる確率が上がります。人間の体の中で細胞分裂の頻度が高い、すなわち新陳代謝が活発な部位としては、外界と接している皮膚や、外界から入ってくる空気や食べ物とダイレクトに接する胃腸・気管支・肺などの粘膜や上皮が代表的です。また、取り扱い注意の危険物である「膵液」が流れている膵管も非常に激務。従って膵液が流れる水路の壁の内張りを務める「膵管上皮細胞」なども頻回の選手交代が必要になります。この「膵管上皮細胞」は膵臓がんの超早期発見のカギを握る細胞ですから、よく覚えておいてください。
さて、腫瘍細胞は正常な細胞よりも早いサイクルで細胞分裂を繰り返し、仲間を増やしていきます。少し例えが古いかもしれませんが、3年A組のちょい悪の○○君が、夏休み明けにリーゼントで登校してきたと思ったら、1週間後にはリーゼントの生徒が2人になり、学期末には10人に増えていた、そんな感じです。
勘違いしやすいのは、必ずしも「腫瘍=がん」とは限らないということ。ちょい悪の不良は、見た目は怖くても意外に先生の言うことを聞いて、朝礼でもきちっと整列していたりする。この程度なら少々定員オーバーでも、もともとの臓器や組織にあまり影響を及ぼしませんから良性の腫瘍細胞ということになります。
ところが、腫瘍細胞は細胞分裂の頻度が高いため、さらに新たなミスコピーが加わって、ちょい悪の不良から本物の不良、そしてチンピラ、やくざへと成長していきます。そうやって良性だった腫瘍の悪性度が段階的に上がって、やがてはがんに変わっていくのです。
さらに膵臓がんの場合は多くが「浸潤性タイプ」であることが問題を大きくしています。固形がんは、周囲の組織や臓器を押しのけながら大きくなっていく「膨張性タイプ」と、周囲の組織や臓器にしみこむように入り込み、やがて置き換わるように広がっていく「浸潤性タイプ」に大別できるのですが、膵臓がんはほとんどが後者。
膵臓がんのほとんどが浸潤性タイプ
浸潤性タイプはいったん周囲へしみこむと広がっていく速度が非常に速い。さらに周囲に浸潤していったがん細胞は近くを通る血管やリンパ管に入り込んで全身に繰り出していきます。
これは、リーゼントの不良集団が増長してチンピラ(がん)になり、窓や壁を破壊して隣の教室まで侵入(浸潤)して、他校や別の街まで散り散りに脱走(転移)していくイメージです。一方の膨張性タイプは、不良集団が大きくなっても、しばらくは誰一人離れずに仲良くスクラムを組んでいる。これなら手術などできれいに取ってしまえる可能性が高いのですが、浸潤性タイプは見た目では一掃できていても廊下の隅や学校の駐車場、はたまた隣の学校や別の街に潜んでいることが多いのです。
たとえば胃がんの大多数は膨張性タイプですが、浸潤性タイプとして知られているのが「スキルス性胃がん」です。スキルス性胃がんは進行が非常に速く、転移もしやすい。48歳の若さで亡くなった人気アナウンサーの逸見政孝さんが見舞われたのが、このスキルス性胃がんでした。
繰り返しますが、膵臓がんのほとんどが浸潤性タイプ。徒党を組んだチンピラを学校の中で一掃したと思ったら、すでに学校の窓や壁を壊して隣の教室や学校外にあふれ出していた。彼らが逃亡先で再び徒党を組めば画像診断などに写り込みますから「再発」ということになるのですが、厳密に言えば逃げ出したチンピラを見逃していただけです。つまり膵臓がんの再発は、がんが周囲の大きな動脈には浸潤していないステージ1や2だと思っていたのが、実際には3や4だったということ。ステージ1や2で見つかる人が全体の2~3割と言いましたが、実際の割合はさらに少ないのです。
ステージ0は転移しない
〈ステージの低いうちにたたく。そんながん治療の基本が通用しにくい浸潤性タイプの膵臓がん。そこで、「ステージ1でダメならステージ0で」という逆転の発想で考案されたのが「超早期発見法」というわけだ。〉
日本膵臓学会の過去27年間の全国調査データ(2012年集計)では、3万2619人の膵臓がん患者のうち、ステージ0で見つかったのは411人(1.26%)しかいません。しかし、彼らの5年生存率は85.8%とかなり良好です。さらに、この集計では患者が膵臓がん以外の原因で亡くなった場合も区別せずにカウントしているため、死亡原因を膵臓がんに限ればおそらく生存率は90%を超えていると思われます。
ステージ0の治療成績が良いのは、ひとえに「転移しない」ことに尽きる。つまり、リーゼントたちがチンピラになる前、まだ教室内にとどまっているうちに取り去ってしまうのです。
ステージ0の段階の膵臓がんは「上皮内がん」と呼ばれます。先ほども言った通り、スーパー消化液が通る膵管の内側表面には膵管上皮細胞が均一に並んだ薄い膜がカーペットのように内張りされています。「上皮内がん」とは、がん細胞がその膵管上皮内にとどまっている状態のことを指します。
「本物の不良」を見つけ出す
では、ステージ0の上皮内がんはどのように見つければよいのか。これまで膵臓がんの早期診断には膵臓の周囲や内部にできる袋状の“できもの”である「膵嚢胞」に着目する方法がよく使われていました。しかし、近年、ここに一石を投じるものとして、膵上皮内腫瘍性病変(PanIN〈パニン〉)の存在が注目されています。PanINとは、いわば膵管上皮細胞のカーペットに生じた微細な毛羽立ちや皺、厚みの変化のことです。
このPanINにも段階があって、ローグレードとハイグレードに分類されます。ローグレードはまだ良性の細胞ですから、イメージは「ちょい悪の不良」で、それが「本物の不良」になったのがハイグレード。この「本物の不良」がステージ0の上皮内がんです。そしてハイグレードの悪性度が増してチンピラになったのがステージ1の膵臓がん。チンピラたちは徒党を組んで教室の窓や壁を破壊し、あっという間に学校の外にあふれ出していきます。彼らがさまざまな街で広域暴力団や国際マフィアになれば遠隔転移です。
人間の「ちょい悪の不良」は成長とともに更生することもありますが、細胞の不良が正常細胞に戻ることはありません。つまり、「ちょい悪」のローグレードも放っておけばいつかは必ずがん化する。ただ、それは1カ月後かもしれませんし、10年後かもしれない。「ちょい悪」がいつ「本物の不良」や「チンピラ」になるかは誰にも分からないのです。
さらに厄介なのは、膵臓にはローグレードのリーゼント頭によく似た「寝癖頭の生徒」が混在していることです。この「寝癖頭」は膵管内の炎症による変化で、いわば夜更かしをして朝寝坊をしただけ。不良でもないのに退学処分になるのではたまりません。
従って、ローグレードのちょい悪の段階でPanINを取ってしまうと、「膵臓がんでもないのに膵臓を切ってしまった」という事態を招きかねず、フライング。本物の不良になった段階を見計らって取り締まる必要があるのです。

高リスクなのはどんな人?
ただし、PanINは微細な変化ですから、顕微鏡でやっと見えるかどうかというレベル。CTやMRIには到底写りませんから、精密検査を重ね、「本物の不良に違いない」という間接証拠を積み重ねるしかないのです。間接証拠となるのは、「嚢胞」や「主膵管の狭窄・拡張」、「膵臓実質の萎縮」など。こうした所見をMRIや超音波内視鏡を用いて見つけ出します。
詳細な検査方法などは『膵臓がんの何が怖いのか』(幻冬舎新書)を読んでいただきたいのですが、大切なのは検査を受けないことには何も始まらないということ。膵臓がんの好発年齢は60代半ばからと高齢ですが、リスクのある人は50代のうちから消化器内科や膵臓がんドックのある病院で検査をすべきでしょう。
例えば「慢性膵炎」に罹っている人や「膵嚢胞」が見つかった人、家族に膵臓の病気がある人、長年にわたり大量のアルコールを摂取してきた人は膵臓がんのリスクが高い。また、糖尿病の人も膵臓がんの発症率が高いですから、是非、検査を受けるべきです。
最後になりましたが、PanINはあくまで「がんの手前」ですから、患者さん自身はいたって健康という人も多い。そのような状況で「膵臓を切る」と言われても簡単には受け入れられないでしょう。
膵臓がんは「切れば治る」というほど単純ではありません。まずは闘い方を正しく理解し、医師とじっくり話し合って治療を行うことが何より重要です。
本田五郎(ほんだごろう)
東京女子医科大学消化器病センター外科教授。1967年生まれ。熊本大学医学部卒業。東京都立駒込病院などを経て2021年7月より現職。肝臓・膵臓の手術件数は2500件を超え、肝胆膵疾患の腹腔鏡下手術における高い技術力は世界的に知られており、海外での手術経験も豊富。
週刊新潮 2023年11月16日号掲載
特別読物「『ステージ0』で探し出せ 『すい臓がん』5年生存率90%!? 『超早期発見法』」より